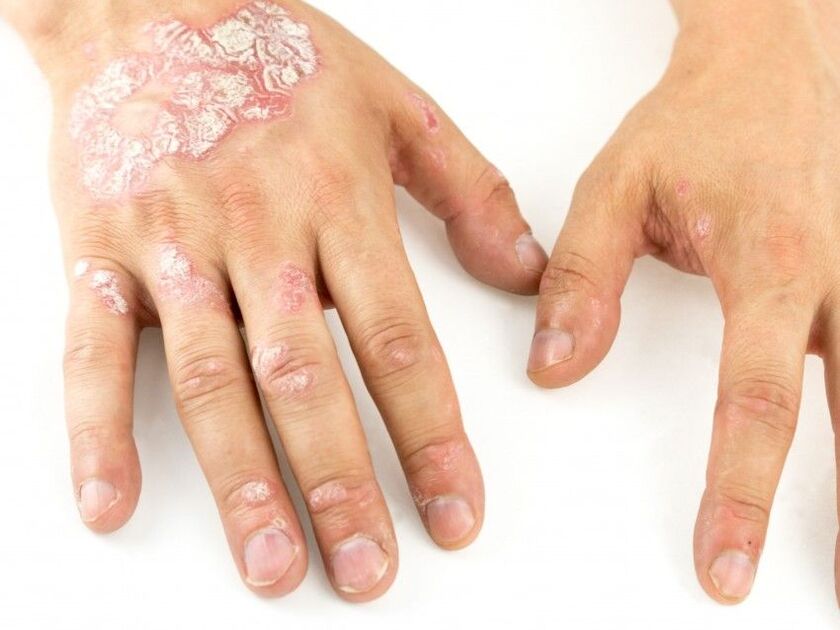
La psoriasi è una malattia dermatologica cronica caratterizzata dalla comparsa sulla pelle di zone rosse e infiammate ricoperte da scaglie bianco-argentee. Questa non è solo una malattia della pelle, ma sistemica, che colpisce altri organi e sistemi. Nonostante la sua prevalenza, la psoriasi rimane ancora oggetto di ricerca attiva poiché i suoi meccanismi precisi non sono completamente compresi.
L'essenza della psoriasi è il ciclo accelerato di rinnovamento cellulare della pelle. Il ciclo normale dura circa 28-30 giorni, ma nella psoriasi questo processo si riduce a diversi giorni, per cui le cellule non hanno il tempo di maturare completamente e si staccano formando placche caratteristiche.
Cause della psoriasi
La psoriasi ha cause multifattoriali, inclusi fattori genetici, disturbi immunitari e influenze esterne. La posizione genetica gioca un ruolo importante, poiché la malattia è spesso osservata in più membri della stessa famiglia. Tuttavia, la presenza di geni responsabili dello sviluppo della psoriasi non sempre significa la sua manifestazione. Anche i trigger svolgono un ruolo importante: fattori che provocano riacutizzazioni. Questi includono stress, traumi fisici alla pelle, alcuni farmaci, infezioni, alcol e altri.
La malattia può manifestarsi a qualsiasi età, ma molto spesso i suoi primi segni compaiono in giovane età. Nonostante la sua natura cronica, i moderni metodi di trattamento consentono di controllare le manifestazioni della malattia e mantenere la qualità della vita dei pazienti ad un livello elevato.
Classificazione della psoriasi
La psoriasi si manifesta in diverse forme, ognuna delle quali ha le proprie caratteristiche. La più comune è la psoriasi a placche, caratterizzata dalla presenza di placche rosse ben definite con scaglie argentate. Esiste anche la psoriasi guttata, in cui sulla pelle compaiono numerose piccole chiazze a forma di lacrima. Vale la pena prestare attenzione alla psoriasi pustolosa, caratterizzata dalla formazione di pustole sulla pelle, e alla psoriasi inversa, che colpisce le pieghe della pelle.
Meno comune è la psoriasi eritrodermica, che colpisce vaste aree del corpo e provoca grave infiammazione e prurito. Esiste anche l'artrite psoriasica, in cui l'infiammazione colpisce le articolazioni, causando dolore e gonfiore. Comprendere i diversi tipi di psoriasi aiuta a scegliere il trattamento più efficace e le opzioni di cura della pelle.
Meccanismo di sviluppo della psoriasi
Comprendere il meccanismo di sviluppo è fondamentale per un trattamento e un controllo efficaci della malattia. A livello cellulare, la psoriasi è caratterizzata da una divisione e maturazione accelerata dei cheratinociti, le principali cellule dell'epidermide. Normalmente, queste cellule salgono lentamente dagli strati inferiori della pelle alla superficie, dove muoiono e si staccano. Tuttavia, con la psoriasi, questo processo viene accelerato, portando all'accumulo di cheratinociti immaturi sulla superficie della pelle e alla formazione di placche caratteristiche.
I processi immunitari svolgono un ruolo importante nello sviluppo della psoriasi. L'attivazione del sistema immunitario e il rilascio di mediatori dell'infiammazione, come le interleuchine, contribuiscono ad accelerare la divisione delle cellule della pelle e l'infiammazione. Questo spiega perché una delle aree di trattamento della psoriasi è ridurre l’attività immunitaria e controllare l’infiammazione.
Vari fattori esterni ed interni, come stress, traumi cutanei, infezioni o alcuni farmaci, possono innescare o peggiorare i sintomi della psoriasi. La comprensione di questi meccanismi consente lo sviluppo di trattamenti mirati volti a controllare i processi patologici sottostanti alla malattia.
Fasi di sviluppo della psoriasi
La psoriasi attraversa diverse fasi nel suo sviluppo, che vanno dalle forme lievi alle manifestazioni più gravi. Il primo stadio è la psoriasi iniziale, quando sulla pelle compaiono piccole placche appena percettibili, che possono essere facilmente confuse con altre malattie dermatologiche. In questa fase è importante prestare tempestivamente attenzione ai cambiamenti della pelle e consultare uno specialista.
La fase successiva è progressiva, quando le placche aumentano di dimensioni e diventano più evidenti. Durante questo periodo si osservano spesso infiammazione attiva, prurito e disagio. La fase stazionaria è caratterizzata dalla stabilizzazione della condizione: nuove placche smettono di apparire e quelle vecchie non aumentano di dimensioni.
Lo stadio finale è regressivo, quando i segni della psoriasi diminuiscono gradualmente e le placche cominciano a scomparire. Tuttavia, anche dopo la scomparsa delle manifestazioni esterne della malattia, esiste sempre il rischio di ricaduta. Comprendere gli stadi della psoriasi aiuta i medici a pianificare efficacemente il trattamento e a prevenire le riacutizzazioni della malattia.
Sintomi della psoriasi
Riconoscere la psoriasi inizia prestando attenzione ai suoi molteplici sintomi, che possono variare a seconda delle caratteristiche individuali di ciascun paziente. Un sintomo comune è la comparsa di aree di maggiore secchezza sulla pelle, che possono essere ricoperte da scaglie argentate o biancastre. Queste aree sono spesso rosse e possono causare prurito o disagio. Una caratteristica comune della psoriasi è la comparsa di aree infiammate che possono risultare dolorose al tatto.
In alcuni casi, la psoriasi può apparire come piccole eruzioni cutanee a forma di lacrima, soprattutto sul busto e sugli arti. Alcuni pazienti presentano chiazze più grandi e confluenti che possono coprire vaste aree del corpo. Particolare attenzione dovrebbe essere prestata alla condizione delle unghie: con la psoriasi le unghie possono diventare grumose, perdere la loro levigatezza, compaiono macchie e ispessimenti.
È importante ricordare che i sintomi della psoriasi possono cambiare nel tempo, con periodi di riacutizzazioni e remissioni. Durante i periodi di esacerbazione i sintomi diventano più pronunciati, mentre durante i periodi di remissione possono scomparire quasi completamente. Comprendere queste caratteristiche della malattia aiuta nella diagnosi tempestiva e nella selezione di una strategia di trattamento efficace.
Diagnosi di psoriasi
La diagnosi di psoriasi inizia con un’anamnesi approfondita e un esame fisico della pelle. Il medico presta attenzione alla natura delle eruzioni cutanee, alla loro posizione e alle caratteristiche delle placche. Un aspetto importante è escludere altre malattie della pelle che possono imitare la psoriasi. In alcuni casi, può essere necessaria una biopsia della pelle colpita per confermare la diagnosi ed escludere altre malattie dermatologiche.
Oltre all'esame esterno, un elemento importante della diagnosi è la discussione con il paziente dell'anamnesi, compresa la storia familiare di psoriasi, precedenti malattie della pelle e possibili fattori precipitanti come stress o traumi cutanei. Il medico può anche prescriverti ulteriori esami, come esami del sangue, per valutare la tua salute generale ed escludere condizioni sottostanti, come l'artrite psoriasica.
Una diagnosi approfondita consente non solo di confermare la presenza della psoriasi, ma anche di determinarne la forma e lo stadio, aspetto fondamentale per la scelta della strategia terapeutica più efficace.
Trattamento della psoriasi
Un trattamento efficace della psoriasi richiede approcci che includano metodi sia farmacologici che non farmacologici. È importante capire che non esiste ancora un metodo che curi completamente la psoriasi, ma i trattamenti moderni possono migliorare significativamente la qualità della vita dei pazienti e controllare le manifestazioni della malattia.
La base del trattamento farmacologico sono i farmaci locali: corticosteroidi, cheratolitici (agenti che ammorbidiscono e rimuovono le squame), analoghi della vitamina D3 e katran. Questi prodotti vengono applicati direttamente sulle zone interessate della pelle e aiutano a ridurre l'infiammazione, il prurito e ad accelerare l'esfoliazione delle squame.
Nei casi di psoriasi da moderata a grave possono essere prescritti farmaci sistemici come il metotrexato, la ciclosporina o agenti biologici che agiscono sul sistema immunitario per inibire l'infiammazione. I biologici rappresentano una nuova direzione nel trattamento della psoriasi, colpiscono specifiche molecole coinvolte nel processo infiammatorio e possono migliorare significativamente le condizioni della pelle senza gravi effetti collaterali.
Anche la fototerapia, compresi i raggi UVA e UVB, è ampiamente utilizzata nel trattamento della psoriasi. Questo metodo prevede l’esposizione della pelle a fonti di luce ultravioletta controllata per contribuire a ridurre l’infiammazione e rallentare la crescita delle cellule della pelle.
I metodi non farmacologici includono il seguire una dieta che escluda cibi infiammatori, trattamenti termali e climatici regolari e tecniche di psicoterapia e rilassamento per gestire lo stress, che può scatenare riacutizzazioni della psoriasi.
Il modo in cui trattare la psoriasi dipende dalle caratteristiche di ciascun paziente, dallo stadio e dalla forma della malattia, nonché dalla presenza di malattie concomitanti. Il follow-up regolare con un dermatologo è importante per monitorare l'efficacia del trattamento e, se necessario, adattare il regime terapeutico.
Complicazioni della psoriasi
Sebbene la psoriasi in sé non sia una malattia pericolosa per la vita, può portare a una serie di complicazioni che peggiorano la qualità della vita dei pazienti. Una delle più gravi è l'artrite psoriasica, un'infiammazione delle articolazioni che può causare dolore e persino deformazione delle articolazioni. Questa condizione richiede un trattamento immediato e aggressivo per prevenire danni a lungo termine alle articolazioni.
Inoltre, i pazienti affetti da psoriasi hanno un rischio maggiore di sviluppare malattie cardiovascolari, tra cui la malattia coronarica e l’ipertensione. I processi infiammatori caratteristici della psoriasi possono contribuire all'aterosclerosi e ad altri disturbi vascolari.
La psoriasi è anche associata ad un aumentato rischio di sindrome metabolica, che comprende obesità, diabete di tipo 2 e colesterolo alto. Tutti questi fattori richiedono un attento monitoraggio medico e un trattamento appropriato.
Non meno importante è l’effetto della psoriasi sullo stato psicologico dei pazienti. La malattia può causare stress, ansia e depressione, soprattutto se le lesioni cutanee sono visibili, influenzando l’interazione sociale e la qualità generale della vita. Il supporto alla salute mentale è parte integrante della gestione della psoriasi.
Questi aspetti evidenziano l’importanza di un approccio globale al trattamento della psoriasi, compresa la gestione delle condizioni di comorbidità e il sostegno al benessere psicologico dei pazienti.
Prevenzione della psoriasi
Sebbene sia impossibile prevenire completamente lo sviluppo della psoriasi, soprattutto se esiste una predisposizione genetica, esistono metodi per ridurre il rischio di riacutizzazioni e ridurre la gravità dei sintomi. Un importante elemento di prevenzione è evitare i fattori scatenanti noti come stress, lesioni cutanee e alcuni farmaci. Si consiglia ai pazienti affetti da psoriasi di condurre uno stile di vita sano, comprendente una dieta equilibrata, un regolare esercizio fisico e un sonno adeguato.
Anche una corretta cura della pelle gioca un ruolo chiave nella prevenzione della psoriasi. Ciò include l’uso di cosmetici idratanti per prevenire la secchezza della pelle, evitando detergenti aggressivi per la pelle e limitando l’esposizione alla luce solare diretta, che può aggravare i sintomi. Inoltre, si raccomanda di evitare di fumare e bere alcolici, poiché questi fattori possono esacerbare la malattia.
Anche il benessere psicologico è di grande importanza nel contesto della prevenzione della psoriasi. Ridurre lo stress attraverso tecniche di rilassamento, yoga, meditazione o psicoterapia può aiutare a ridurre la frequenza e la gravità delle riacutizzazioni. Consultazioni regolari con un dermatologo aiutano a identificare e trattare i primi segni della psoriasi in modo tempestivo, prevenendone la progressione.
Queste misure non solo aiutano a ridurre il rischio di sviluppare la psoriasi, ma migliorano anche la qualità generale della vita e il benessere dei pazienti.
Conclusione
Nel concludere la discussione sulla psoriasi, è importante sottolineare che, sebbene questa malattia sia cronica, i moderni trattamenti e le strategie di gestione possono migliorare la qualità della vita dei pazienti. È importante considerare la psoriasi non solo come una malattia della pelle, ma anche come una condizione sistemica che richiede un approccio integrato al trattamento, tenendo conto anche dello stato psicologico ed emotivo del paziente.
Mantenere una comunicazione aperta e onesta con il proprio medico, controlli medici continui e raccomandazioni per la cura della pelle, nonché gestire lo stress e mantenere uno stile di vita sano può migliorare significativamente i risultati del trattamento e ridurre la frequenza delle riacutizzazioni. Sebbene la psoriasi possa essere impegnativa, un trattamento e un supporto adeguati consentono alla maggior parte dei pazienti di condurre una vita attiva e appagante.
Pertanto, la psoriasi è una condizione con cui si può e si deve imparare a convivere, utilizzando tutte le risorse disponibili per mantenere la salute e il benessere.

















